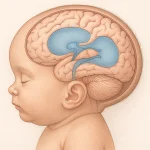
هیدروسفالی اختلالی است که بهدلیل تجمع غیرطبیعی مایع مغزی–نخاعی در بطنهای مغز ایجاد میشود و میتواند فشار داخل جمجمه را افزایش دهد. این بیماری در هر سنی رخ میدهد و بسته به علت و شدت آن با علائمی مانند سردرد، اختلال بینایی و بزرگ شدن سر همراه است. تشخیص بهموقع هیدروسفالی نقش مهمی در جلوگیری از آسیبهای عصبی دارد و امروزه روشهایی مانند شانتگذاری و جراحی آندوسکوپی برای درمان آن بهکار میرود. در این مقاله به مهمترین علل، علائم و راهکارهای درمان هیدروسفالی میپردازیم.
جدول خلاصه مقاله هیدروسفالی در 1 دقیقه
| عنوان | توضیحات |
|---|---|
| تعریف هیدروسفالی | اختلال عصبی که در آن مایع مغزی–نخاعی (CSF) در بطنهای مغز جمع شده و فشار داخلی جمجمه را افزایش میدهد. |
| علائم | سردرد، تهوع، کاهش دید، بزرگ شدن سر (در نوزادان)، اختلال تعادل، مشکلات شناختی، و ضعف عضلانی. |
| علل بروز | انسداد مسیر CSF، اختلال در جذب CSF، تولید بیش از حد CSF، خونریزی مغزی، عفونتها، ناهنجاریهای مادرزادی و ضربهها. |
| روشهای تشخیص | معاینه بالینی، سونوگرافی مغز (در نوزادان)، سیتی اسکن، امآرآی، اندازهگیری دور سر (در نوزادان)، آزمایشهای عصبی. |
| درمان | جراحی شانتگذاری (انتقال مایع اضافی به ناحیه دیگر بدن)، آندوسکوپی بطنی سوم (ETV)، درمان علت زمینهای، فیزیوتراپی. |
هیدروسفالی چیست؟
هیدروسفالی یک اختلال عصبی است که در آن مایع مغزی–نخاعی (CSF) بیش از حد در بطنهای مغز جمع میشود و باعث افزایش فشار داخلی جمجمه میگردد. این مایع بهطور طبیعی وظیفه محافظت از مغز و نخاع، تنظیم مواد غذایی و دفع ضایعات را بر عهده دارد، اما وقتی مسیر حرکت یا جذب آن دچار مشکل شود، تجمع پیدا کرده و عملکرد طبیعی مغز را مختل میکند. هیدروسفالی میتواند مادرزادی یا اکتسابی باشد و علائم آن بسته به سن بیمار متفاوت است؛ از بزرگ شدن غیرطبیعی سر در نوزادان گرفته تا سردردهای شدید، اختلال تعادل و مشکلات بینایی در بزرگسالان. تشخیص سریع و درمان مناسب، مانند شانتگذاری یا جراحی آندوسکوپی هیدروسفالی، برای پیشگیری از عوارض دائمی این بیماری بسیار ضروری است.
علائم هیدروسفالی
سردردهای شدید و مداوم، تهوع و استفراغ، تاری یا کاهش دید، بزرگ شدن غیرطبیعی سر (در نوزادان)، مشکلات تعادلی، خوابآلودگی بیش از حد، اختلالات شناختی و رفتاری، تشنج، بیقراری یا گریههای مداوم در نوزادان، ضعف عضلانی و کندی رشد.
هیدروسفالی با توجه به سن بیمار میتواند مجموعهای از علائم متنوع ایجاد کند. در نوزادان معمولاً بزرگ شدن غیرعادی دور سر، برجسته شدن فونتانلها و بیقراری شدید دیده میشود، زیرا جمجمه هنوز انعطافپذیر است و افزایش مایع باعث بزرگ شدن سر میشود. در کودکان بزرگتر و بزرگسالان، جمجمه دیگر امکان گسترش ندارد، بنابراین تجمع مایع بیشتر بهصورت سردردهای تکرارشونده، تهوع، تاری دید، اختلال در تعادل و مشکلات شناختی بروز میکند. برخی بیماران دچار خوابآلودگی شدید، تغییرات رفتاری یا حتی تشنج میشوند که نشاندهنده افزایش فشار داخل جمجمه است. تشخیص زودهنگام این علائم میتواند از آسیب دائمی به بافت مغز جلوگیری کند و نقش مهمی در موفقیت درمان دارد.
علل بروز هیدروسفالی
در ادامه علل بروز هیدروسفالی را توضیح میدهیم:
۱. انسداد مسیر جریان مایع مغزی–نخاعی (CSF)
یکی از شایعترین دلایل ایجاد هیدروسفالی، انسداد در مسیر حرکت مایع مغزی–نخاعی است. این انسداد میتواند در اثر تنگی کانالهای عصبی، وجود تومور، کیست یا حتی ناهنجاریهای مادرزادی ایجاد شود. وقتی مایع نتواند آزادانه بین بطنها و فضای اطراف مغز جریان پیدا کند، تجمع پیدا کرده و باعث افزایش فشار داخل جمجمه میشود. این اختلال معمولاً منجر به بروز علائم سریعتر و شدیدتر نسبت به سایر علل میگردد.
۲. اختلال در جذب مایع مغزی–نخاعی
در برخی موارد، مشکل اصلی در جذب CSF توسط ساختارهای مخصوص جذبکننده مانند پرزهای آراکنوئید است. اگر این بافتها نتوانند مایع را بهدرستی جذب کنند، حتی مقدار طبیعی تولید CSF هم میتواند منجر به تجمع شود. این وضعیت بیشتر پس از عفونتهای مغزی، خونریزیها یا التهاب رخ میدهد و معمولاً نوعی هیدروسفالی بهنام «هیدروسفالی ارتباطی» را ایجاد میکند.
۳. تولید بیش از حد مایع مغزی–نخاعی
اگرچه نادر است، اما گاهی بدن مایع مغزی–نخاعی را بیش از نیاز تولید میکند. این افزایش تولید معمولاً به دلیل وجود تومورهای خاص در شبکههای کوروئید (محل تولید CSF) رخ میدهد. در چنین شرایطی حتی سیستمهای طبیعی جذب و تخلیه نیز توانایی کنترل حجم مایع را ندارند و در نتیجه مغز تحت فشار قرار میگیرد.
۴. خونریزی داخل مغز یا اطراف بطنها
خونریزی ناشی از ضربه، جراحی، تولد زودرس یا مشکلات انعقادی میتواند مسیرهای جریان مایع را مسدود کند یا باعث ایجاد بافت اسکار در ناحیههای جذب شود. وجود خون در فضای CSF روند طبیعی حرکت و جذب آن را مختل کرده و در نهایت منجر به ایجاد هیدروسفالی میشود. این نوع معمولاً در نوزادان نارس بسیار دیده میشود.
۵. عفونتهای مغزی و مننژیت
عفونتهایی مانند مننژیت و انسفالیت میتوانند باعث التهاب شدید بافتهای مغزی شوند. این التهاب موجب افزایش چسبندگی بافتها، ایجاد بافت اسکار و اختلال در جذب یا جریان طبیعی CSF خواهد شد. هیدروسفالی ناشی از عفونت معمولاً نیازمند پیگیری درمانی فوری است زیرا ممکن است روند پیشرفت سریعی داشته باشد.
۶. ناهنجاریهای مادرزادی
برخی نوزادان با مشکلات مادرزادی مانند تنگی مجرای مغزی (آکوئداکت سیلویوس)، ناهنجاری کیاری یا اسپاینا بیفیدا به دنیا میآیند که جریان مایع مغزی را مختل میکند. این نوع از هیدروسفالی معمولاً از ماههای ابتدایی زندگی بروز میکند و نیازمند تشخیص و درمان سریع برای جلوگیری از آسیبهای عصبی پایدار است.
۷. ضربه و آسیبهای شدید به سر
آسیبهای ناشی از تصادف، سقوط یا ضربههای شدید میتواند مسیر جریان مایع مغزی–نخاعی را تخریب یا مسدود کند. گاهی نیز پس از ضربه، التهاب یا خونریزی داخلی باعث اختلال در سیستم جذب CSF میشود. این نوع هیدروسفالی ممکن است بهصورت حاد یا مزمن بروز کند و نیازمند بررسی فوری پزشکی است.
بیشتر بخوانید: هزینه عمل هیدروسفالی
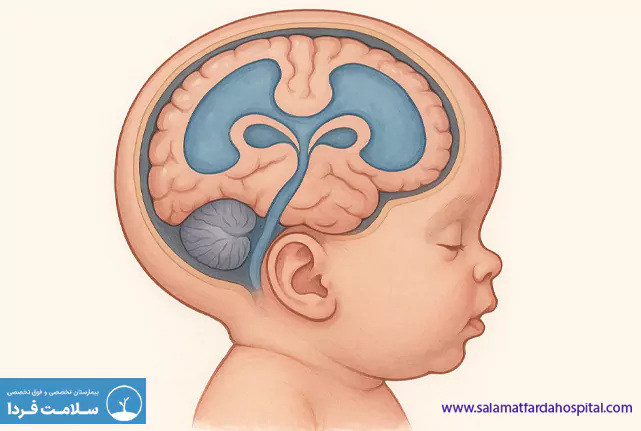
روشهای تشخیص هیدروسفالی
مهم ترین روشهای تشخیص هیدروسفالی عبارتند از:
۱. معاینه بالینی و بررسی علائم
اولین گام در تشخیص هیدروسفالی، ارزیابی بالینی توسط پزشک متخصص مغز و اعصاب است. پزشک با بررسی علائمی مانند بزرگ شدن سر، سردردهای شدید، مشکلات بینایی، اختلال تعادل یا تغییرات شناختی، میتواند به وجود اختلالات در فشار داخل جمجمه مشکوک شود. در نوزادان نیز برجستگی فونتانلها و افزایش غیرعادی دور سر نشانههای مهم اولیه هستند.
۲. سونوگرافی مغز (در نوزادان)
سونوگرافی از طریق ملاج باز نوزادان یکی از سادهترین و کمخطرترین روشها برای تشخیص هیدروسفالی است. این تکنیک امکان مشاهده اندازه بطنهای مغز و میزان تجمع مایع را فراهم میکند. از آنجا که سونوگرافی بدون اشعه است، برای ارزیابی اولیه در نوزادان بسیار کاربردی و رایج است.
۳. سیتی اسکن (CT Scan)
سیتی اسکن یک روش سریع و دقیق برای مشاهده ساختارهای داخلی مغز است و میتواند بزرگ شدن بطنها، وجود تودهها، خونریزی یا انسداد مسیر جریان مایع مغزی–نخاعی را نشان دهد. این روش معمولاً در شرایط اورژانسی استفاده میشود زیرا زمان انجام آن کوتاه و نتایج آن قابل اعتماد است.
۴. امآرآی (MRI)
امآرآی یکی از دقیقترین ابزارهای تصویربرداری برای تشخیص هیدروسفالی است و با جزئیات بسیار بالا، مسیر حرکت CSF، بافت مغز و هرگونه ناهنجاری ساختاری را نشان میدهد. این روش، بهویژه برای تشخیص نوع هیدروسفالی و برنامهریزی برای درمانهای جراحی، بسیار اهمیت دارد. MRI نسبت به CT فاقد اشعه بوده و اطلاعات کاملتری ارائه میدهد.
۵. اندازهگیری دور سر (در نوزادان و کودکان)
پزشکان برای پیگیری وضعیت نوزادان و کودکان، روند رشد دور سر را اندازهگیری و با نمودارهای استاندارد مقایسه میکنند. افزایش ناگهانی یا غیرطبیعی دور سر یکی از مهمترین نشانههای اولیه هیدروسفالی است و میتواند نیاز به انجام تصویربرداری دقیقتر را مشخص کند.
۶. آزمایشهای عصبی و شناختی
در بزرگسالان و کودکان بزرگتر، انجام تستهای ارزیابی شناختی، حافظه، تعادل و عملکرد حرکتی کمک میکند تا میزان تأثیر هیدروسفالی بر فعالیتهای عصبی مشخص شود. این روشها بیشتر بهمنظور تکمیل تشخیص و تعیین شدت بیماری استفاده میشوند.
۷. اندازهگیری فشار مایع مغزی–نخاعی (LP)
در برخی موارد، پزشک از طریق پونکسیون کمری، نمونهای از مایع مغزی–نخاعی را گرفته و فشار آن را اندازهگیری میکند. این روش بیشتر برای تشخیص نوع خاصی از هیدروسفالی، مانند هیدروسفالی با فشار طبیعی (NPH)، کاربرد دارد.
درمان هیدروسفالی
درمان هیدروسفالی معمولا بر اساس علت و شدت بیماری انتخاب میشود، اما رایجترین و موثرترین روش درمانی، جراحی هیدروسفالی توسط شانتگذاری است؛ در این روش یک لوله باریک و انعطافپذیر در بطنهای مغز قرار میگیرد تا مایع اضافی را به ناحیه دیگری از بدن مانند شکم منتقل کرده و فشار داخل جمجمه را کاهش دهد.
روش پیشرفتهتر دیگری بهنام آندوسکوپی بطنی سوم (ETV) نیز وجود دارد که در آن یک مسیر جدید برای جریان طبیعی مایع مغزی–نخاعی ایجاد میشود و در برخی بیماران جایگزینی مناسب برای شانت محسوب میشود. در مواردی که هیدروسفالی ناشی از تومور، کیست یا عفونت باشد، درمان علت زمینهای مانند برداشت توده یا درمان عفونت نیز ضروری است. علاوه بر جراحی، بیمار ممکن است به فیزیوتراپی، کاردرمانی، دارودرمانی موقت و پیگیریهای منظم پزشکی نیاز داشته باشد تا عملکرد عصبی بهبود یابد و از بروز عوارض احتمالی جلوگیری شود.
نتیجه گیری
هیدروسفالی اختلالی جدی اما قابل مدیریت است که با تشخیص زودهنگام و درمان مناسب میتوان از بسیاری از عوارض آن پیشگیری کرد. آگاهی از علائم و مراجعه سریع به پزشک نقش مهمی در بهبود عملکرد عصبی بیمار دارد. با وجود اینکه این بیماری معمولاً نیازمند پیگیری طولانیمدت است، اما با درمانهای امروزی مانند شانتگذاری و جراحی آندوسکوپی، بسیاری از بیماران میتوانند زندگی سالم و عادی را تجربه کنند.
سوالات متداول هیدروسفالی
هیدروسفالی با تجمع مایع در مغز باعث افزایش فشار داخل جمجمه میشود و اگر درمان نشود میتواند منجر به آسیب دائمی مغز، اختلال در یادگیری، مشکلات حرکتی و حتی تهدید جان بیمار شود. تشخیص و درمان بهموقع نقش مهمی در جلوگیری از عوارض دارد.
خیر. اگرچه درصد زیادی از موارد در نوزادان دیده میشود، اما هیدروسفالی میتواند در کودکان، نوجوانان، بزرگسالان و سالمندان نیز ایجاد شود. نوع هیدروسفالی فشار طبیعی (NPH) مخصوص افراد بالای ۶۰ سال است.
در بسیاری از بیماران، درمانهایی مانند شانتگذاری یا جراحی آندوسکوپی (ETV) میتواند جریان مایع مغزی–نخاعی را تنظیم کرده و علائم را تا حد زیادی کنترل کند. اگرچه این بیماری معمولا نیازمند پیگیری مادامالعمر است، اما بسیاری از بیماران میتوانند زندگی عادی و فعال داشته باشند.
هیدروسفالی ممکن است بهدلیل انسداد مسیر CSF، اختلال در جذب مایع، تولید بیش از حد مایع، عفونتهای مغزی، خونریزی، ضربه به سر یا ناهنجاریهای مادرزادی ایجاد شود. شناخت علت زمینهای به انتخاب بهترین روش درمان کمک میکند.
بله، شانتها ممکن است در طول زمان دچار انسداد، عفونت یا اختلال عملکرد شوند و نیاز به بررسی و گاهی تعویض دارند. معمولا بیماران باید بهصورت منظم تحت نظارت پزشک باشند تا از کارکرد صحیح شانت اطمینان حاصل شود.